- Profile
- かまた・かなみ 1984年大阪大学医療技術短期大学部看護学科卒。同年近畿大学医学部附属病院小児科病棟看護師に。1989年千葉大学看護実践研修センター教員養成課程修了。2005年滋賀医科大学大学院医学系研究科看護学専攻修士課程修了。2016年武庫川女子大学大学院臨床教育学研究科臨床教育学専攻博士後期課程修了。大阪大学医学部保健学科助手、大阪府立大学看護学部准教授、同大学院看護学研究科准教授などを経て、2012年摂南大学看護学部看護学科教授。同学科長を経て、2018年から同学部長兼大学院看護学研究科長、地域医療研究センター長。日本小児看護学会、日本子ども虐待防止学会などに所属。博士(臨床教育学)。大阪府出身。
戸惑い、自己嫌悪に陥る看護師も
今年1月に千葉県野田市で栗原心愛ちゃんが父親からの暴力で死亡したとされる事件が大きく報道されましたが、近年児童虐待のニュースが後を絶ちません。世論に動かされて政府も3月に親による体罰禁止を明記した児童虐待防止法改正案を閣議決定しました。ニュースでは児童相談所や警察の対応に焦点が当たりがちですが、看護師など医療関係者も児童虐待と最初に向き合う人たちです。被虐待児童をケアするだけでなく、加害者である親たちのサポートもしなければならない難しい仕事です。摂南大看護学部長の鎌田佳奈美教授は小児看護の専門家で、看護師向けの児童虐待対応のガイドライン作成や虐待予防・早期発見・対応プログラムの開発などにも携わってきました。鎌田教授に児童虐待の実態や看護師の役割、今後の課題などについて聞きました。
間引き、捨て子…昔からあった虐待
確かに近年、児童虐待件数が増加しているように見えますし、それを示す各種のデータ=*注=も出ています。核家族化の進展などで親が孤立化しやすいなどの要因も指摘されています。しかし、児童虐待は昔から存在しました。「子殺し」、「間引き」、「捨て子」などの言葉があり、子どもを働かせること(児童労働)が当たり前のような時代がありました。これらはすべて現在では児童虐待と言われます。「子どもは親の所有物、従属物」という考えが許される時代が長く続いたのです。最初に児童虐待として注目されるようになったのは1960年代の米国でした。子どもの不自然な外傷にヘンリー・ケンプという医師が気づき、声を上げたのです。日本で注目され始めたのは厚生労働省が全国の児童相談所を通じて初めて児童虐待の統計を取り始めた1990年ごろからです。私自身は看護師として小児病棟に勤務し始めたのが1984年で、当時は児童虐待という言葉すら知りませんでした。1990年代後半から大阪での事例検討会などで虐待児童の特徴などの勉強を始めると、「あの子も虐待されていたのでは」と入院児童について後から気づかされることが出てきました。
2000年に成立した児童虐待防止法では児童虐待を、①身体的虐待 ②性的虐待 ③ネグレクト ④心理的虐待、の4つと定義しています。近年の虐待件数の増加は、児童虐待への認識が高まったことや、子どもの前で夫婦同士で暴力を振るったりする「面前DV」が心理的虐待とされるようになったことも大きな理由の1つです。
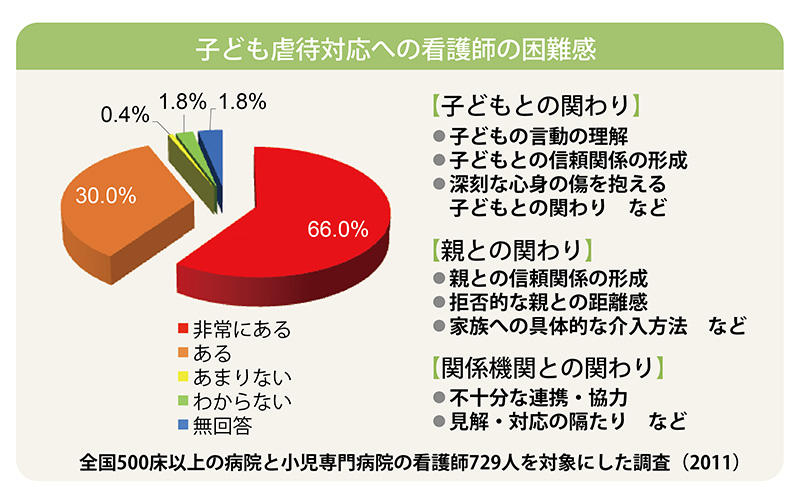
ケアする看護師をサポート
児童虐待への認識は高まっていったのですが、現場の看護師たちの虐待に向き合う困難も増えてきました。2011年に看護師たちがどんな困難を抱えているかの調査をしたところ、小児病棟の看護師でさえ多くが戸惑いを感じていることが分かりました=グラフ。医療従事者に拒否的な親、攻撃的な親、暴力的だったり逆にべたべたと甘えを示してくる子どもなどに出会い、「どう対応していいか分らない」という声が多かったのです。その戸惑いから「あまりかかわりたくない」などの否定的感情が生まれ、そんなことを思う自分自身への嫌悪感に悩む看護師すらいて深刻な問題と認識しました。そこでそうした看護師をサポートするために2015年に看護師向けに児童虐待に対応するためのガイドラインを作成し、冊子としてまとめました。
冊子には、虐待リスクを判断するためのチェックシート(「家族の背景」「子どもの特徴・言動」「家族の言動・養育態度」「親子関係」「支援状況」ごとに複数項目)、親や子どもに対する具体的ケアの方法、看護師が悩みを抱え込まないためのアドバイス、外部機関との連携方法などを掲載し、小児病棟の看護師の研修などに活用しています。

被虐待児ケアに大切な「育て直し」
虐待された子どもにはいくつかの特徴があります。身体的虐待を受けた子どもはもちろん不自然な外傷がありますが、その他にオドオドしたり、すぐに「ごめんなさい」と謝るなどの態度が見られます。また、暴力などの問題行動を起こしたり、見知らぬ大人にべたべたと甘える無差別的愛着行動を示す子どももいます。ネグレクトで栄養不足の子どもは、調べても疾患が見つからず、食事やミルクを与えると急に体重が増える「キャッチ・アップ現象」がよく見られます。しかも、これらの虐待は重複していることも多いのです。看護師はこれらの子どもの特徴や、子どもより自分のことを優先しがちな親の態度、親子関係の様子などから虐待のリスクを判断しなければいけません。
病棟で看護師が虐待を疑った場合、医師や看護師長に報告し、カンファレンスで情報を共有します。他のスタッフの情報も加え、虐待リスクの程度を総合判断します。判断のアセスメントシートを用意したり、虐待対応委員会という組織を設置している病院も多くなっています。委員会にはベテランの医師や看護師、ソーシャルワーカー、心理士などが加わります。看護師が一人で問題を抱え込むことなく、病棟全体で虐待への対応をして認識を高めることが大事なのです。
被虐待児童のケアで最優先はその命を守るということで、命の危険があると判断すれば、親から分離し入院という形で保護します。虐待を受けた子どもは身体だけでなく心にも大きな傷を負っています。そのために大切なのは子どもの基本的信頼感を育むことです。赤ちゃんは泣けばミルクをもらえ、抱っこされ、おむつを替えてもらうことなどを通して、親との信頼感、ひいては社会への信頼感、自分に対する肯定感(自分はこの世に存在してもいいという感覚)を育んでいきます。被虐待児童の多くはこの基本的信頼感を形成するべき時期に身体や言葉の暴力を受けるのです。それが続けば 人格形成に悪影響が出てしまいます。だから被虐待児童のケアではこの基本的信頼感を取り戻す「育て直し」を重視します。
期待の法改正、急務の施設整備
体罰禁止が児童虐待防止法に明記されることの意味は、医療現場では大きいです。これまでなら「しつけだ」と言われて親権や懲戒権を盾にされて踏み込めなかった場合も、「暴力は法律で禁止 されているので暴力を使わない方法で子育てをしましょう」と親を説得できるようになるからです。看護師だけでなく教師や保育士たちの葛藤も小さくなるはずです。体罰を法律で禁止した国は世界で54カ国ありますが、虐待が減少したというデータがその内の多くの国で示されています。
また、今後の課題の1つが虐待を受けた子どもの受け皿不足です。親から分離された子どもが生活する場である一時保護所、乳児院、児童養護施設が満杯です。里親制度も進んでいない日本では、行き場のない子どもたちが病院に入院し続ける「社会的入院」という実態があります。厚生労働省の調査で、昨年親から虐待を受けた疑いがあり入院した子どものうち、治療が終わっても受け入れ先が見つからないなどの理由で退院できなかった子どもが399人いたことが判明しています。
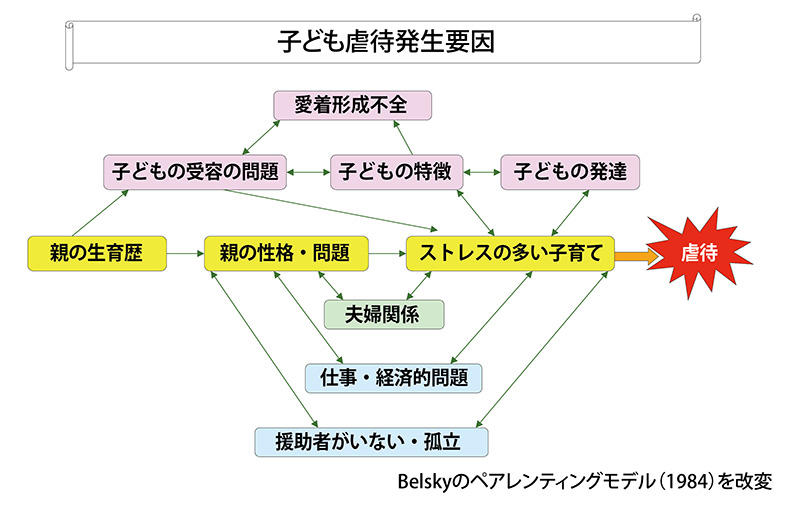
特別な家庭の出来事ではない
虐待は特別な親や家庭が起こす出来事ではありません。どんな親でもストレスが高まれば起こすリスクを持っており、虐待する親とそうでない親の明確な境界線はありません。自分が虐待している と認める親は少なく、「しつけだ」と言われればそれ以上踏み込みにくいのが医療現場の現実でした。しかも医療機関は捜査機関ではありません。子どもの命を守ると同時に、親や家族に寄り添う支 援者でもあるのです。親との対立が深まり敵対視されては病院を出て行ってしまい、つながりが切れて、かえって子どもを危険な状態に追い込むことになりかねないのです。入院や受診を家族が示しているSOSと捉え、「虐待家族の発見」から「要支援家族の支援」へと意識の転換をする必要があります。
*注:2017年度に全国の児童相談所が対応した児童虐待の相談件数は前年度比9.1%増の13万3778件で過去最多(厚生労働省調べ)。2018年の児童虐待事件の摘発は1380件、被害に遭った18歳未満の子どもは1394人で、いずれも過去最多(警察庁調べ)





 前の記事へ
前の記事へ








